ЭФИ сердца – это инвазивное исследование, которое позволяет врачам выявить аномальные механизмы электрической активности сердца, ответственные за возникновение целого ряда нарушений ритма.
Основные положения:
- ЭФИ сердца позволяет выявить механизм и источник аритмии.
- Результаты могут помочь вам и вашему доктору решить, каким образом лечить аритмию: медикаментозно или необходимо проведение такого вмешательства как абляция, и имплантация кардиостимулятора или дефибриллятора.
- Обследование проводится под лёгким наркозом (седацией) в специальной комнате называемой электрофизиологической лабораторией.
Почему пациентов направляют на электрофизиологическое исследование
 В основном это необходимо для поиска причины нарушений сердечного ритма — аритмии.
В основном это необходимо для поиска причины нарушений сердечного ритма — аритмии.
В норме электрические сигналы проходят через сердце по определенному пути и в четкой последовательности. Но сердечные приступы, старение, высокое кровяное давление и некоторые другие состояния могут привести к образованию в сердечной мышце рубцов или отложению кальция в сердце и таким образом препятствовать проведению импульса. Это, в свою очередь, является предрасполагающим фактором для нарушения нормального цикла сердечного сокращения, нарушается его последовательность и/или регулярность.
Дополнительные аномальные электрические пути, встречающиеся при некоторых врожденных особенностях сердца, также могут вызвать аритмию и могут быть выявлены только при ЭФИ.
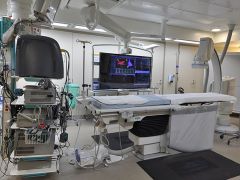
Как проводится ЭФИ
Во время ЭФИ, врач вводит специальную тонкую трубку, которая называется катетер, в кровеносный сосуд (как правило, бедренную вену), который продвигается к сердцу. Специализированный электрод на конце катетера позволяет посылать электрические сигналы к сердцу и одновременно записывать его собственную электрическую активность. Во время процедуры пациент находится в сознании, иногда используется легкий успокаивающий наркоз — седация.
Врачи назначают электрофизиологическое исследование сердца для того чтобы:
- Определить источник аритмии.
- Оценить возможность лечения вашей аритмии при помощи того или иного препарата.
- Определить необходимость в дополнительном вмешательстве, если речь идет о единичном источнике аномальной активности или дополнительном пути проведения. Это дополнительное вмешательство называется «катетерная абляция» и может быть проведена во время ЭФИ.
- Решить, может ли кардиостимулятор или имплантируемый дефибриллятор помочь в том или ином случае.
- Узнать, подвержены ли вы риску неблагоприятных сердечных событий, таких как обмороки, или внезапной сердечной смерти, в результате остановки сердца.
Каковы риски ЭФИ?
Риски включают в себя:
Аритмия. Во время исследования может возникнуть сердцебиение, которое иногда вызывает головокружение и предобморочное состояние. Это считается вполне допустимым явлением, в таких случаях, ваш врач может сделать электрический разряд небольшой мощности через катетер, чтобы восстановить нормальный ритм.
Сгустки крови иногда могут образовываться на конце катетера, отрываться и блокировать кровеносные сосуды. Для того чтобы это предотвратить во время процедуры используется специальное вещество для «разжижения крови» — гепарин.
Инфекция, кровотечение и кровоподтеки в области введения катетера. Ваш врач или медсестра помогут вам избежать этих проблем дав соответствующие не сложные указания.
Как подготовиться к исследованию?
Не ешьте и не пейте в течение от 6 до 8 часов перед обследованием.
Сообщите своему врачу о любых медикаментах, которые вы принимаете, в том числе, гомеопатические и витамины. Возможно некоторые из них необходимо будет временно отменить, но не прекращайте никакого лечения, пока ваш врач не попросит вас об этом.
Попросите кого-нибудь отвезти вас на прием к врачу и забрать домой после процедуры (если не предполагается госпитализация).
Если вы используете слуховой аппарат, то разрешено использовать его во время исследования, особенно если без него вы не в состоянии общаться с окружающими.
Что происходит во время электрофизиологического исследования
В медицинском учреждении ЭФИ проводится в комнате (электрофизиологической лаборатории или катетеризационной), которая имеет специальное оборудование.
Во время испытания:
- Медсестра или врач установит вам на руке внутривенный катетер (венфлон) для введения лекарств. Вы можете получить седативное средство, которое поможет вам расслабиться. Но вы будете в сознание и в состоянии выполнять инструкции врача и обратиться к нему по поводу любых проблем.
- Медсестра обработает антисептиком область, через которую будет вводиться катетер, как правило, это пах, но может быть рука или шея. Если речь идет о пахе, то возможно придется дополнительно сбрить часть волос.
- Будет проведена местная анестезия для минимизации болевых ощущений в месте введения катетера. Ваш врач сделает прокол через кожу и введет специальный направляющий инструмент, через который будет введен сам катетер. Далее катетер под контролем рентгена продвигается к сердцу. Само продвижение абсолютно безболезненно, вы можете почувствовать некоторое давление в месте прокола, но боли обычно не бывает.
- Ваш врач будет стимулировать сердце слабыми электрическими импульсами через катетер, чтобы заставить его биться с различной скоростью. Вы можете почувствовать, что ваше сердце бьется сильнее или быстрее.
- Электрические сигналы из различных участков вашего сердца регистрируются и обрабатываются, это называется картирование, что поможет определить тип аритмии и участок ответственный за ее возникновение.
- В конце процедуры врач удалит все катетеры и обеспечит остановку кровотечения в месте пункции вены.
Длительность ЭФИ обычно составляет от одного до четырех часов.
Если выявляется тип аритмии подходящий для лечения при помощи абляции, имплантации кардиостимулятора или дефибриллятора, то дополнительное вмешательство может быть проведено во время или сразу же после окончания ЭФИ.
Вот что рассказала одна из пациенток: «Я чувствовал, что мое сердце ускоряется, что было странно. Но это совсем не больно. Это было больше похоже на быструю прогулку вверх и вниз по холмам.»
Что происходит после того, как ЭФИ завершено?
Вы будете переведены в послеоперационную палату, где вы должны отдохнуть в течение от 1 до 3 часов.
В течение этого времени:
— не двигайтесь до тех пор, пока медсестра не разрешит. Обязательно необходимо удерживать руку или ногу, участвовавшую в процедуре, ровно и в расслабленном состоянии.
— ваша медсестра будет наблюдать за вашим состоянием чтобы вовремя выявить возможное кровотечение или припухлость в месте вмешательства.
— после того, как вы восстановитесь и отойдете от седации, врач разъяснит вам результаты исследования, если он не сделал это ранее, затем вас могут отпустить домой. Тем не менее, в странах СНГ не принято выписывать пациента домой сразу после процедуры, обычно выписка происходит на следующий день. Перед тем, как уйти домой, вы должны получить инструкции о дальнейшем лечении.
Что происходит после того, как я вернусь домой?
Следуйте инструкциям медсестры или врача, в том числе по медикаментозному лечению. В большинстве случаев можно начать есть пищу и принимать свои лекарства в течение от 4 до 6 часов после процедуры. Большинство пациентов может вернуться к своему обычному образу жизни уже через сутки. Настоятельно не рекомендуется садиться за руль в течение минимум 24 часов.
Место пункции может болеть на протяжении нескольких дней. Небольшой синяк и уплотнение на месте прокола – нормальное явление. Если же возобновляется кровотечение, необходимо лечь в кровать и прижать место пункции.
В каких случаях нужна скорая помощь?
- Если вы заметили внезапное усиление припухлости вокруг места прокола.
- Кровотечение не останавливается несмотря на выполнение ранее описанных рекомендаций.
Позвоните своему врачу сразу же, если вы заметили:
- Вы чувствуете покалывание или онемение руки или ноги через которую проводилось обследование.
- Если рука или нога холодеет или меняет цвет.
- Кровоподтек или гематома (синяк) продолжает распространяться в стороны
- Место прокола начинает отекать или имеются выделения.
Какую дополнительную информацию можно получить после ЭФИ
Поговорите с вашим врачом. Вот некоторые хорошие вопросы, которые вы можете спросить:
— Существуют ли лекарства, и какие, которые я могу использовать, чтобы контролировать свою аритмию?
— Нужен ли мне кардиостимулятор или кардиодефибриллятор в настоящее время или в будущем?
— Что вызвало нарушение ритма?
— Есть ли риск серьезных и опасных нарушений сердечного ритма в будущем?





Проходил ЭФИ сердца год назад, но мне его делали через пищевод… это очевидно другая процедура?
Да, вам, очевидно, выполнили чреспищеводную электро-кардиостимуляцию (ЧПЭКС), эта методика уже давно не используется за границей, в странах СНГ она остается в использовании из-за бедности, очевидно. Кроме того ее возможности, по сравнению с ЭФИ сердца, крайне ограничены. Более того ЧПЭКС не фигурирует в современных рекомендациях, то есть польза от нее сомнительная.